Salud Pública no recomienda vacunación universal antimeningocócica
El Ministerio de Salud Pública (MSP) solo recomienda la vacunación contra la enfermedad meningocócica a personas que pertenezcan a los grupos de riesgo, debido a que se trata de un evento “infrecuente”
En Uruguay, la enfermedad causada por meningococo es un “evento infrecuente”, con menos de 30 casos notificados al año.
Según informó la secretaría de Estado, “en lo que va de 2018 se registraron 23 casos, 12 de ellos en menores de cinco años, incluyendo dos fallecimientos (un menor de cinco años), en todo el país.
Ello significa que “el riesgo de una persona de enfermar en Uruguay cada año es menos de uno cada 100 mil habitantes”.
Es por tal comportamiento que se considera a Uruguay un país de “baja endemicidad para esta enfermedad”.
En consecuencia, “la vacunación universal no está recomendada, y la principal indicación se limita a personas que por diferentes razones presentan un riesgo mayor de enfermar”, aseguró el MSP.
Grupos de riesgo
El MSP y la Sociedad Uruguaya de Pediatría (SUP) detallan -en un informe técnico sobre la enfermedad meningocóccia en Uruguay- que los grupos de personas que presentan mayor riesgo de contraer la enfermedad meningocócica invasiva, son: “lactantes, niños menores de cinco años de edad, adolescentes (de 11 a 19 años de edad)”.
Asimismo, se incluye entre los grupos de riesgo a “poblaciones hacinadas, de alta densidad, estudiantes que viven en residencias estudiantiles, reclutas militares, cuidadores e integrantes del núcleo familiar en contacto con pacientes infectados”.
También se encuentra entre la población de riesgo, las “personas que viajan a zonas endémicas, personas con inmunodeficiencias-inmunodeprimidas, incluidas aquellas con ausencia del bazo, las que reciben medicación que deprime su sistema inmune, con ciertas enfermedades hereditarias, e infectados con VIH”.
Se han identificado como factores de riesgo “la exposición al humo de tabaco y trabajar en refinerías de petróleo”.
La Sociedad Uruguaya de Pediatría asegura que la enfermedad meningocócica continúa presentándose en nuestro país en forma de “endemia baja”.
En este año se identificó un “leve aumento de la tasa de incidencia sin constituir hasta el momento una situación epidémica”.
No obstante, “dado lo impredecible y dinámico de la epidemiología de la enfermedad meningocócica, y debido a que se dieron algunas situaciones especiales (como aparición de dos casos co-primarios y alta virulencia de alguno de los casos asistidos en el Centro Hospitalario Pereira Rossell) es necesario estar atentos para poder identificar un posible cambio en el comportamiento de esta enfermedad y reforzar las estrategias para el diagnóstico y tratamiento oportuno”.
La distribución de los casos notificados por serogrupo muestra que “continúa siendo el serogrupo B el más frecuentemente identificado, pero se destaca un número significativo de meningococos sin seroagrupar”.
Las dos vacunas registradas en Uruguay son efectivas para prevenir enfermedad meningocócica causada por los serogrupos correspondientes, y también “son seguras”.
Debido a que no se está por el momento en situación de brote epidémico, se sigue considerando que “no está indicada la vacunación universal”.
Se promoverá la decisión en conjunto con el Ministerio de Salud acerca de la aplicación de estas vacunas “en situaciones de brotes o si se detectan indicadores que señalen la posibilidad del pasaje de endemia a epidemia”.
Sí se recomienda la aplicación de ambas vacunas antimeningocócicas a los grupos de riesgo especificados.
Con respecto a la indicación individual de las vacunas fuera de estos grupos de riesgo y fuera de situación de brote, por el momento continuará siendo una decisión que deberán tomar juntos el pediatra y la familia.
Datos
La División Epidemiología del Departamento de Vigilancia en Salud del Ministerio de Salud Pública expresa, en un informe denominado: “Actualización epidemiológica sobre la enfermedad meningocócica” que la tasa de incidencia de enfermedad “disminuyó en el período de 2000 a 2013, manteniéndose posteriormente estable hasta el 2016, observándose un leve incremento en el año 2017”.
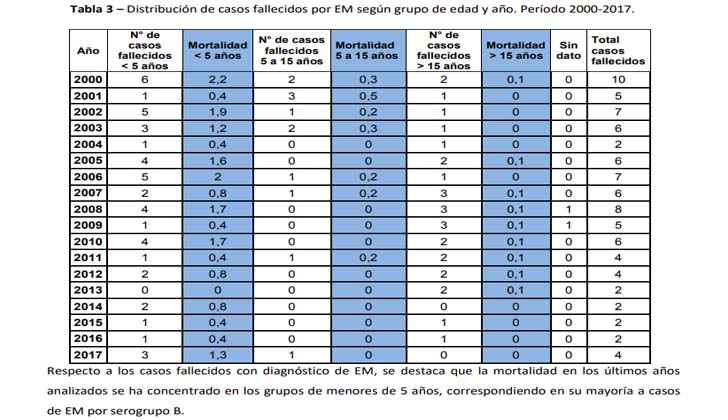
A finales del año 2016 se agregó una nueva técnica diagnóstica (PCR) que permite identificar casos que con las técnicas tradicionales (cultivo) no se hubieran confirmado.
Desde el año 2000, el “serogrupo B” ha sido el predominante con circulación esporádica de otros serogrupos.
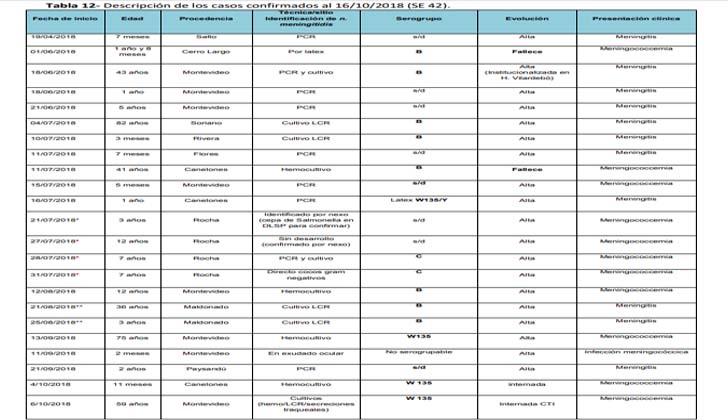
A la semana epidemiológica 42 de 2018, se identifica “un aumento en el número de casos de enfermedad meningocócica respecto a igual fecha del año previo sin significancia estadística”.
Sin embargo, el aumento de casos en 2018 en comparación con el último quinquenio presenta “significancia estadística”, indica el MSP.
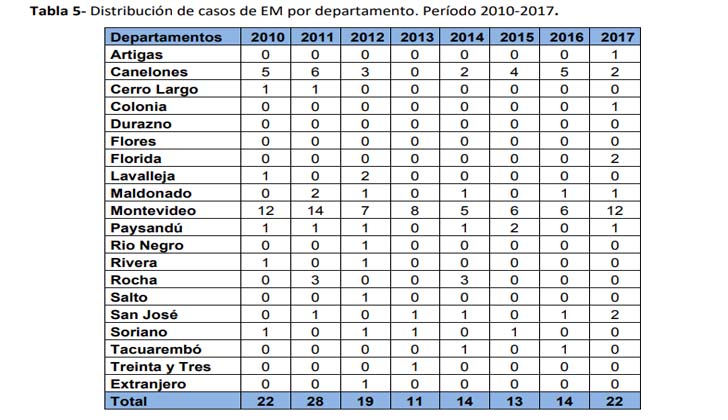
En 2018 se observa un incremento en la proporción de formas bacteriémicas (43%), sin embargo este incremento respecto a 2017 “no es estadísticamente significativo”.
También se asegura, en el informe de la secretaría de Estado, que la letalidad en 2018 “no muestra diferencias respecto a igual fecha del año 2017”.
Salud Publica detalla que en la semana epidemilógica 30 y 31 de 2018 se identificó un brote intrafamiliar de enfermedad meningocócica en la ciudad de Rocha con un total de cuatro casos, todos presentaron buena evolución.
Asimismo, se detalla que entre la semana epidemiológica 37 y 40 se identificaron “tres casos de meningococo”. La investigación no permitió identificar nexo epidemiológico entre los mismos.
El MSP expresa que durante el año 2018 se ha registrado un aumento en el número de casos confirmados de enfermedad meningocócica.
Algunas situaciones que podrían tener influencia, son la circulación de agentes virales causantes de infección respiratoria, lo que ha mostrado un “corrimiento” en la fecha de presentación esperada, ocurriendo este año más tardíamente.
El aumento de las “infecciones virales”, como la gripe, al final del invierno pueden propiciar un “aumento de sobreinfecciones bacterianas” como lo es la enfermedad meningocócica
Salud Pública asegura que Uruguay registra “evidencias de los fenómenos asociados al cambio climático, con variaciones de lluvias y temperaturas que podrían incidir en el patrón esperado de aparición de eventos de salud con influencia estacional”.
En los últimos tres años se cuenta con la incorporación de técnicas moleculares (PCR) que incrementan la posibilidad diagnóstica. A su vez, el número de prestadores que cuentan con estas técnicas ha ido en aumento.
Te recomendamos
 “Libertad o Muerte”.
“Libertad o Muerte”.
19 de abril, Desembarco de los Treinta y Tres Orientales: ¿Se corre el feriado para el lunes?
El próximo viernes 19 de abril, Uruguay conmemora un evento histórico de gran significado: el desembarco de los Treinta y Tres Orientales, también conocido como la Cruzada Libertadora. Esta hazaña marcó un hito crucial en la lucha por la...







Compartí tu opinión con toda la comunidad